Cholesterin möglichst natürlich senken & Herz-Kreislauf-Risiko ganzheitlich verstehen
Wir bieten Ihnen eine genaue Analyse Ihres individuellen Risikos, die weit über die kardiologischen Standardwerte hinausgeht
Erhöhte Cholesterinwerte sind einer der wichtigsten Risikofaktoren für Arteriosklerose, Herzinfarkt und Schlaganfall. Doch klassische Werte wie Gesamtcholesterin oder “schlechtes” LDL-Cholesterin allein zeigen oft nicht das tatsächliche individuelle Risiko.
Entscheidend sind zusätzliche Marker wie:
- Lipoprotein(a) – genetischer Risikomarker
- oxidiertes LDL (“ranziges” Cholesterin)
- LDL-Subtypen (kleine, dichte LDL-Partikel sind schädlicher als große Partikel)
- frühe Gefäßveränderungen im Ultraschall oder Cardio-CT
In unserer Praxis für Ganzheitliche Medizin Düsseldorf kombinieren wir moderne kardiovaskuläre Diagnostik mit natürlichen und ursachenorientierten Therapien – für eine individuelle Prävention statt pauschaler Behandlung.
Was ist eine Fettstoffwechselstörung?
Fettstoffwechselstörungen (erhöhte Cholesterinwerte) sind durch Veranlagung, Stoffwechselfunktion und Lebensstil bedingte Veränderungen der Fettwerte im Blut. Sie sind relevant, weil sie erheblich das Herz-Kreislauf-Risiko beeinflussen können, also die Wahrscheinlichkeit, an Bluthochdruck, Gefäßverkalkung (Arteriosklerose), Herzinfarkt oder Schlaganfall sowie Impotenz und Demenz zu erkranken.
Weitere Informationen:
Welche Fettwerte können gemessen werden?
- Gesamtcholesterin: Gesamtzahl der „guten“ und „schlechten“ Fette vom Cholesterin-Typ.
- LDL-Cholesterin: Ungünstiges Cholesterin, das zu Gefäßverkalkung, Bluthochdruck, Herzinfarkt und Schlaganfall führen kann. Erhöhungen sind abhängig von Veranlagung und v.a. vom Lebensstil.
- HDL-Cholesterin: Das „gute“ Cholesterin, das keinen schädigenden Effekt auf das Herz-Kreislauf-System ausübt. Die bislang vermuteten positiven Effekte konnten letztendlich nicht nachgewiesen werden – auch nicht die postulierte Rolle, dass ein hoher HDL-Cholesterin-Wert das „schlechte“ Cholesterin ausgleichen könnte. Erniedrigte Spiegel können genetisch oder diätetisch bedingt sein bzw. durch Zigarettenrauch, Bewegungsmangel, Androgene, Diabetes und Übergewicht ausgelöst werden.
- Non-HDL-Cholesterin: Sammelwerte für alle “ungünstigen” Cholesterine – er wird aus dem Gesamtcholesterin abzüglich des “guten” HDL-Cholesterins berechnet.
- Triglyzeride: Ungünstiger Fettwert, der v.a. unter Alkoholkonsum, aber auch unter Bewegungsmangel, ungünstiger Ernährung und Veranlagung auftritt.
- Oxidiertes LDL: LDL-Cholesterin, das durch Oxidation angegriffen und damit besonders schädigend ist.
- Lipoprotein(a) gehört zu den besonders schädlichen Fetten, die die Bildung von Gerinnseln an der Blutgefäßinnenwand fördern. Lipoprotein(a)-Erhöhungen sind genetisch bedingt und durch Lebensstilfaktoren oder Medikamente kaum zu beeinflussen. lediglich Niacin, ein B-Vitamin, kann eine deutliche Senkung bewirken.
- Apolipoprotein B: Sammelwert für alle schädigenden Cholesterine (inklusive LDL, VLDL, IDL und Lipoprotein-a). Einer der besten Marker für das Arteriosklerose-/Verkalkungsrisiko.
- LDL-Subgruppen-Analyse: Bei Erhöhung des schlechten LDL-Cholesterin wird hier geschaut, ob dieses wirklich überwiegend aus den schädlichen kleinen LDL-Partikeln besteht oder aus harmlosen großen LDLs.
Was bedeutet Cholesterin wirklich?
Cholesterin ist lebenswichtig für:
- Zellmembranen
- Hormonbildung
- Nervensystem
Es bewirkt, dass unsere Zellmembranen schön flüssig bleiben und nicht verklotten.
Problematisch wird es erst, wenn beschädigte Blutgefäßinnenwände (z.B. durch Bluthochdruck), eine unterschwellige Entzündung (z.B. durch ungünstige Ernährung mit viel Zucker), oxidiertes LDL-Cholesterin, ungünstige LDL-Partikelgrößen und gar Lipoprotein(a) zusammentreffen. Dann entstehen Ablagerungen in den Arterien (Arteriosklerose). Und daraus können Herzinfarkte und Schlaganfälle resultieren.
👉 Nicht die Menge des Cholesterins allein zählt – sondern Qualität, Entzündung und individuelle Stoffwechsellage.
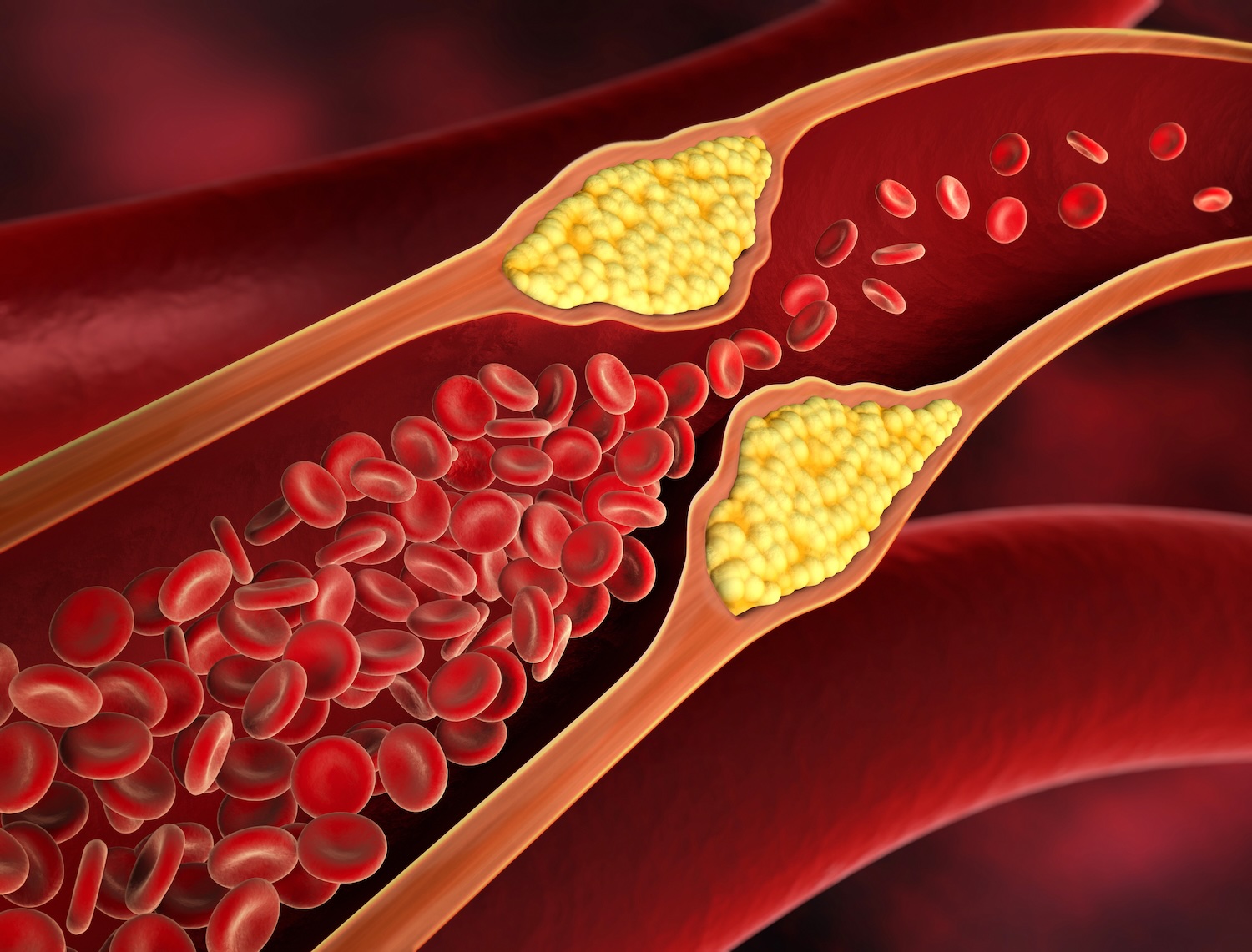
Wie entsteht eine Fettstoffwechselstörung?
Fettstoffwechselstörungen entstehen oft multifaktoriell, das heißt durch verschiedene Faktoren. Neben rein erblichen Störungen, die oft schwer behandelbar sind, spielen vor allem Übergewicht, Ernährung (gesättigte Fettsäuren und Kohlenhydrate), körperliche Inaktivität und Alkoholkonsum eine wichtige Rolle. Der Fettstoffwechsel ist bei jedem Menschen jedoch sehr individuell: Während ein Mensch sehr auf die Fettzufuhr über die Nahrung reagiert, bleiben bei einem anderen die Fettwerte davon nahezu unbeeinflusst. Selbst bei vererbten Stoffwechselstörungen ist oft der Lebensstil der Auslöser für eine Erhöhung der Blutfettwerte! In vielen Fällen macht eine gewisse Gewichtsreduktion und eine erhöhte körperliche Aktivität Sinn. Wie hoch der Fettgehalt Ihres Körpers ist und ob Sie schädliches Bauch- bzw. Organfett – wir sagen “viszerales Fett” – besitzen, zeigen wir Ihnen mit unserer Bioimpedanz-Körperfettanalyse.

Wie kann eine Fettstoffwechselstörung ganzheitlich behandelt werden?

Um Ihr individuelles Herz-Kreislauf-Risiko bestimmen zu können, ist in der Regel ein kompletter Gesundheitscheck zu empfehlen. Dazu gehören eine ausführliche Anamnese (Gespräch), eine körperliche Untersuchung, Laborwerte, Belastungs-EKG und eine Ultraschalluntersuchung der Gefäße.
Wenn bei einer nur leichten Cholesterinerhöhung keine weiteren Risikofaktoren wie eine Belastung in der Familie, ein Bluthochdruck, Übergewicht oder Diabetes bzw. eine Homocystein- oder Harnsäurenerhöhung vorliegen, ist außer einer bewussten Lebensführung häufig keine weitere Therapie erforderlich.
Bei zusätzlichen Risikofaktoren oder mäßig bis stark erhöhten Fettwerten sollte ein individuelles Therapiekonzept erarbeitet werden, das u.a. aus folgenden Bausteinen bestehen kann:
- Ernährungsoptimierung
- Bewegungsprogramm
- Gewichtsreduktion
- Cholesterin natürlich senken mit pflanzlichen Fettsenkern, z.B. Extrakte aus “Rotem Reis” (mit oder ohne Monacolin), Vitamin B3 (Niacin) oder Hafer
- Orthomolekulare Medizin, z.B. mit speziellen Vitaminen oder Omega3-Fettsäuren
- Mind-Body-Medizin mit Veränderung des Lebensstils
Bei sehr hohem Herz-Kreislauf-Risiko und fehlendem Erfolg der ganzheitlichen Maßnahmen sollten konventionelle Fettsenker (z.B. Statine) verordnet werden. Diese können leider in bis zu 20 % der Fälle zu Ermüdungserscheinungen der Muskulatur, aber auch zu Leberwerterhöhungen und zu einem Erschöpfungszustand (“Fatigue-Syndrom”) führen (Rheinisches Ärzteblatt 8/2012, S.11, mit Bezug auf Arch.Intern.Med. 2012).
Veränderungen des Lebensstil sollten immer mitberücksichtigt werden. So weiß man inzwischen durch diverse Studien, dass z.B. nach einem Herzinfarkt Ernährung und Bewegung wichtige Faktoren sind, um einen Rückfall und einen Herztod zu verhindern.

Genaue Abschätzung des Herz-Kreislauf-Risikos mit dem Lp(a) Clinical Guidance Score
Was sagt der Lp(a) Clinical Guidance Score aus – und wofür ist er hilfreich?
Ein erhöhter Cholesterinwert gilt Risikofaktor für Herzinfarkt, Schlaganfall und Arteriosklerose.
Doch ein einzelner Laborwert allein beantwortet noch nicht die entscheidende Frage:
👉 Wie relevant ist dieser Befund für mein persönliches Herz-Kreislauf-Risiko?
Genau hier setzt der Lp(a) Clinical Guidance Score an. Und berücksichtigt zudem als einer der wenigen Risiko-Scores den genetisch bedingten ungünstigen Lipoprotein(a)-Wert.
Was ist der Lp(a) Clinical Guidance Score?
Der Lp(a) Guidance Score ist ein klinisches Bewertungsinstrument, das das ndividuelle Herz-Kreislauf-Risikoprofil bestimmt und das Risiko ermittelt, in den nächsten 20 Jahren an einer Herzerkrankung oder einem Schlaganfall zu erkranken. .
Statt nur einen Grenzwert zu betrachten, werden mehrere Faktoren gemeinsam bewertet, zum Beispiel:
- Höhe des Lp(a)
- LDL-Cholesterin und andere Blutfette
- Entzündungsaktivität
- Blutdruck und Stoffwechselstatus
- familiäre Vorbelastung
- Lebensstilfaktoren
- ggf. bereits bestehende Gefäßveränderungen
Dadurch entsteht eine realistische, personalisierte Risikoeinschätzung.
Was sagt der Score konkret aus?
Der Score hilft zu beurteilen:
✔ ob ein erhöhtes Cholesterin behandelt werden sollte
✔ ob ein erhöhter Lp(a)-Wert klinisch bedeutsam ist
✔ wie stark sich das Herz-Kreislauf-Risiko dadurch erhöht
✔ ob zusätzliche Diagnostik sinnvoll ist
✔ wie intensiv Prävention oder Therapie sein sollte
✔ wie hoch das langfristige Risiko (z.B. 10–20 Jahre) einzuschätzen ist
Er übersetzt also Laborwert und Risikofaktoren in konkrete medizinische Handlungsempfehlungen.





